La parodontite detta anche malattia parodontale o piorrea, e’ una patologia infiammatoria provocata da
alcuni batteri solitamente presenti nella placca e nel tartaro che si depositano sul bordo degli elementi
dentari, soprattutto attorno al colletto gengivale.
Essa si evidenzia come il risultato della risposta immunitaria all’infezione batterica.
I principali fattori di rischio sono rappresentati dal fumo e dal diabete.
La malattia parodontale può causare importanti danni locali ai tessuti di sostegno del dente quali la
gengiva, l’osso e il legamento parodontale, con ripercussioni negative anche sulla salute generale.
Occorre diagnosticarla e trattarla precocemente perche’ puo’ estendersi sempre più profondamente,
fino a raggiungere le radici del dente, formando quelle che vengono definite tasche parodontali che
portano, in modo irreversibile, alla progressiva distruzione del legamento parodontale e dell’osso
alveolare. Gli elementi dentari in questo modo perdono il loro ancoraggio, cominciano ad essere
affetti da mobilità e, se il quadro clinico si aggrava, possono cadere, con un grave impatto negativo
di tipo funzionale ed estetico.
La parodontite e’ uno dei disturbi più diffusi nel cavo orale ma puo’ essere curata ed il suo decorso
arrestato, ed in alcuni casi più favorevoli, e’ possibile rigenerare il tessuto perso.
La gengivite e’ la prima forma del processo patologico che precede la parodontite, ma diversamente
da quest’ultima, non e’ associata a perdita di tessuto ed e’ percio’ completamente reversibile se
opportunamente trattata.
La parodontite e’ una patologia molto presente tra gli adulti, anche se possono esserne colpiti anche i
bambini, ed il numero delle persone che ne sono affette aumenta progressivamente con l’età.
Si stima che ne sia colpita oltre il 70% della poplazione italiana oltre i 65 anni.
Le cause
La parodontite, ad eziologia batterica e genesi infiammatoria, e’ legata alle caratteristiche biologiche
del paziente, alla sua suscettibilità genetica, alle capacità delle sue difese immunitarie, a fattori
ambientali quali la scarsa igiene orale, il diabete, il fumo, abitudini alimentari scorrette, stress.
Raccolta dei dati anamnestici: per la conoscenza dell’iter naturale della patologia,
delle abitudini del paziente e delle terapie farmacologiche in atto, al fine di identificare
quegli eventuali elementi che possano influire su di essa e condizionarne il decorso.
Esame obiettivo: attraverso la compilazione di una cartella clinica dedicata allo stato
parodontale, che valuta l’igiene orale del paziente, la profondità ed il sanguinamento al
sondaggio parodontale, e l’eventuale mobilità degli elementi dentari.
Esame radiologico: per la valutazione dei profili ossei attorno agli elementi dentari
mediante uno status radiografico, consistente in una serie di radiografie endorali, in
modo da ottenere informazioni più precise rispetto ad una radiografia panoramica di routine.
Il trattamento:
Il trattamento della malattia parodontale inizia solitamente con la rimozione meccanica della placca
batterica, associata se occorre ad antisettici o/e antibiotici topici o somministrati per via sistemica.
La scelta del trattamento successivo puo’ essere fatta tra :
La terapia causale o non chirurgica che prevede la cura delle cause che determinano
l’insorgenza della malattia ed e’ finalizzata a rimuovere, in sede sopra e sottogengivale
la placca batterica ed il tartaro, attraverso strumenti manuali ed ultrasonici e a motivare ed
educare il paziente alle corrette manovre di igiene orale domiciliare
La terapia correttiva o chirurgica che mira alla correzione dei difetti da essa provocati.
Essa rappresenta una fase successiva e non alternativa alla prima, in caso di sopravvenute
lesioni parodontali, che il solo trattamento causale non e’ stato in grado di curare.
La chirurgica, infatti, cura i difetti provocati dalla malattia, ma non le cause che l’hanno provocata,
ne’ la patologia specifica in se’.
La sintomatologia
Il sintomo iniziale più evidente e’ la gengivite accompagnata da arrossamento, gonfiore, sanguinamento
spontaneo o in seguito a spazzolamento dei denti.
Il quadro clinico può essere accompagnato da migrazione dei denti con formazioni di spazi,
“allungamento“ degli elementi dentari secondario alla retrazione della gengiva, alito cattivo,
mobilità dentale, difficoltà alla masticazione.
La diagnosi
La parodontite si diagnostica mediante il sondaggio parodontale, una pratica clinica semplice e poco
invasiva, che misura la perdita di attacco della gengiva attorno ai denti.
La diagnosi parodontale deve essere effettuata con diligenza e perizia e consta di diversi momenti :
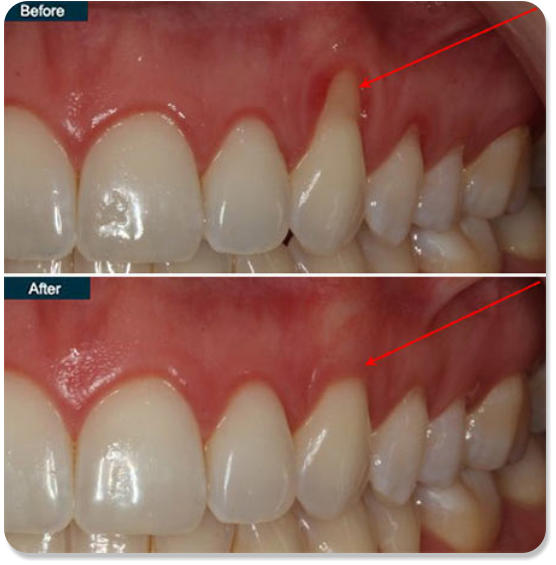
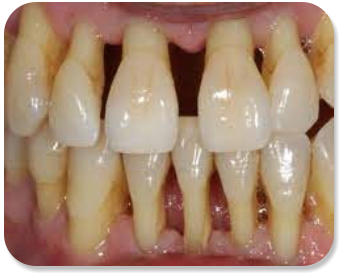
La recessione gengivale:
Quando i denti appaiono più lunghi e le gengive sembrano ritirate siamo in presenza di una
recessione gengivale.
Le cause non sono imputabili sempre alla malattia parodontale. Il motivo puo’ essere ad esempio una
tecnica di spazzolamento troppo energica e/o scorretta nei soggetti con una gengiva sottile, che
provoca un trauma progressivo nel tempo.
Le recessioni gengivali solitamente rappresentano un disturbo estetico ma possono causare anche un
problema di ipersensibilità. La radice del dente, che normalmente è coperta dalla gengiva, trovandosi
esposta al cavo orale, risente degli stimoli termici e a volte anche di quelli chimici.
Cibi e bevande troppo caldi o troppo freddi e con pH acido possono provocare infatti un senso di
fastidio oppure una spiacevole sensazione di dolore...
Per risolvere il problema della retrazione gengivale e ottenere nuovamente un sorriso attraente, nei
casi più gravi, si rende necessario ricorrere a interventi chirurgici specifici attraverso innesti di tessuto
atto a ricoprire la zona esposta.
Rimane fondamentale prevenire l’insorgere di nuove lesioni, rispettando le corrette tecniche di igiene
orale domiciliare, risolvendo l’infiammazione e tenendo sotto controllo i fattori di rischio.
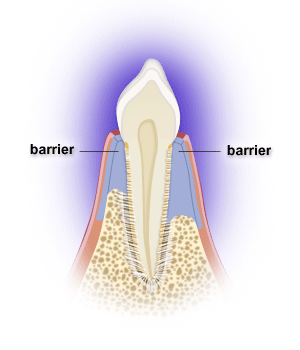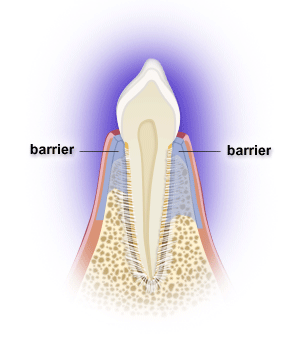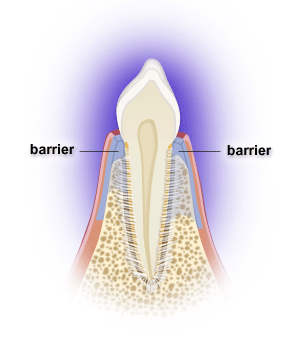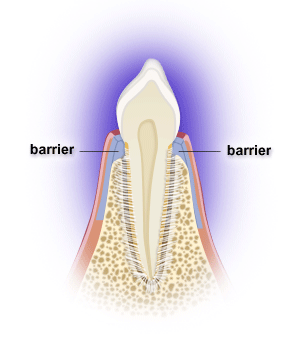
La chirurgia rigenerativa:
La chirurgia rigenerativa e’ un procedimento chirurgico, riservato soprattutto ai casi più complessi e
con prognosi più severa, che permette di rigenerare l’osso alveolare, danneggiato o perduto,
attraverso l’uso di biomateriali e fattori di crescita autologhi, in grado di favorire la neoformazione
e la rigenerazione del tessuto osseo e mucoso e migliorare la prognosi a lungo termine degli
elementi dentali.
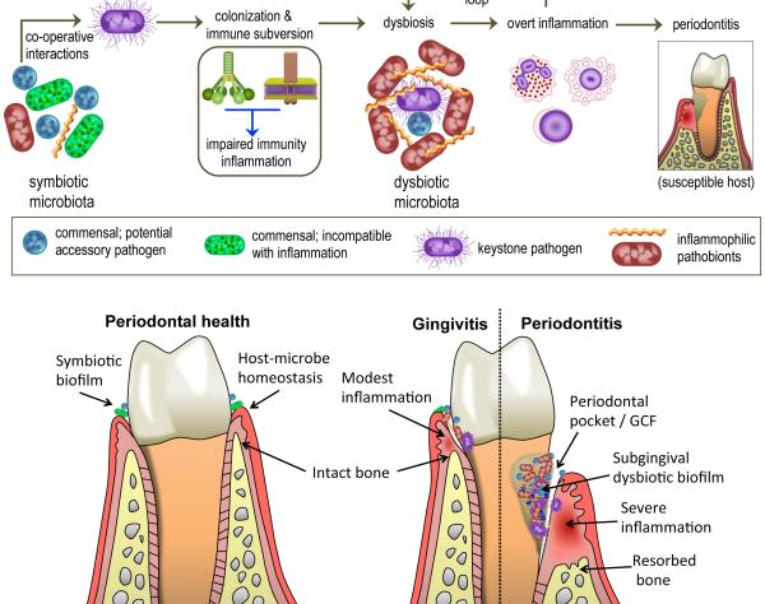
Implicazioni sistemiche delle parodontopatie:
Oltre alle gravi conseguenze come la perdita del supporto osseo e l’aumento della mobilità dei denti fino
ad arrivare alla loro perdita, tra le altre condizioni causate dalle parodontopatie si contemplano lo stato
generale di salute (es: correlazioni con diabete, malattie cardiovascolari, nefropatie ed altro), l’alitosi e
l’estetica.





Partita IVA : 12396130010
Prof. Carmen Mortellaro
Privacy policy
Cookie policy





























